 Blog HemoClass
Blog HemoClass

Trombocitopenia e menstruacao
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
23/04/2019 |
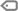
A menstruação é um processo fisiológico que consiste na desintegração da camada superficial do endométrio, rompendo inúmeros vasos, o que implica no sangramento que já se conhece.
A resposta fisiológica do organismo é a ativação plaquetária, para estancar o sangramento. Pouco tempo após o inicio do processo, as plaquetas já fazem a adesão ao subendotelio vascular, ativam outras plaquetas e se agregam, formando o tampão plaquetário.
Este processo pode acontecer em várias regiões, tendo um consumo de plaquetas maior do que a produção pela medula óssea, levando à uma diminuição temporária da contagem de plaquetas.
Segundo estudos, a trombocitopenia é mais evidente no primeiro dia da menstruação em relação aos demais.
É preciso saber também se não há outra causa de trombocitopenia, caso esse parâmetro esteja alterado, pois qualquer situação de acometimento da medula óssea pode alterar a contagem das plaquetas.
Saber se a mulher encontra-se no período menstrual acaba sendo importante para explicar uma possível trombocitopenia, caso ela esteja presente, o que poderia ser feito de forma de questionamento no momento da coleta.
Outra alteração que pode acontecer é a presença de macroplaquetas. Estas aparecem devido à quadros de indução à ativação plaquetária, e a reparação dos vasos lesados na menstruação é um desses casos.
Em resumo: Um quadro de trombocitopenia leve com presença de macroplaquetas, também de forma leve, em uma mulher sem causa aparente, pode ser explicado pelo fato de ela estar no período menstrual.
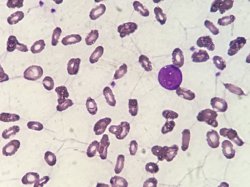
Dois problemas hematologicos em um so paciente
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
01/04/2019 |
 #Leucemia
#Leucograma
#Padronização
#Hematoscopia
#exames
#Leucemia
#Leucograma
#Padronização
#Hematoscopia
#exames
Um caso que muito nos chamou a atenção no mês passado.
Dois problemas hematológicos no mesmo paciente!
Vejamos:
Trata-se de uma criança, sexo feminino, 2 anos e 9 meses, com febres constantes, palidez intensa e mucosas hipocoradas.
O hemograma revela:
Eri: 1,55 / Hb: 4,3 / VG: 12,8 / VCM: 82,6 / HCM: 27,7 / CHCM: 33,6 / RDW: 15,4
Leucócitos: 3.700 / Plaquetas: 129.000
Diferencial: Blastos: 30 / linfócitos: 51 / Monócitos: 1 / segmentados: 8
A descrição traz o seguinte:
Presença intensa de eliptócitos.
Blastos com alta relação núcleo/citoplasma, nucléolos presentes mas pouco evidentes, citoplasma basofílico e alguns blastos apresentando projeções citoplasmáticas.
Este caso traz um quadro de eliptocitose hereditária ( a mãe da criança tem eliptocitose confirmada), e ainda um quadro de leucemia aguda.
A eliptocitose em si, na maioria das vezes, é assintomática, e não é fator de risco para o desenvolvimento de leucemia.
Já o processo leucêmico deve ser investigado, pois a celularidade baixa e os poucos achados dos blastos não trazem indicativos para uma possível sugestão de classificação deste processo.
Um mielograma e uma imunofenotipagem se fazem necessários aqui para o avanço desta investigação.
Linfoma de Burkitt em um caso clinico
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
27/03/2019 |
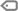 #Leucemia
#Hematoscopia
#Sindromes
#exames
#Leucemia
#Hematoscopia
#Sindromes
#exames
E o nosso super-hemato-caso-clínico vem do programa Hemograma Top, dos meus colegas Valber de Freitas Matias e Humberto Medeiros. É um programa excelente, que eu recomendo.
Paciente masculino, 24 anos, à 2 meses apresentando quadro de astenia, febre à 15 dias, relato de sangue nas fezes de modo esporádico. Apresenta hepatoesplenomegalia, e o hemograma à seguir:
Eri: 3,56 / HB: 11,5 / VG: 29,9 / VCM: 84,1 / HCM: 32,2 / CHCM: 38,2 / RDW: 15,3
Leucócitos: 17.600 / Plaquetas: 50.700 / VPM: 5,52
Diferencial leucocitária:
seg: 11 / bastonete: 3 / linfócito: 29 / mono: 2 / eosino: 2 / blasto: 53
a descrição do laudo conteve o seguinte:
Blastos de tamanhos médios à grandes, moderada relação n/c, cromatina fina e homogênea, com um ou mais nucléolos proeminentes. Intensa basofilia citoplasmática e apresentando múltiplos vacúolos com características das células de Burkitt
A leucemia linfoide aguda possui, basicamente, três variantes morfológicas, sendo L1, L2 e L3. Essas variações são verificadas e decididas na HEMATOSCOPIA, sendo de extrema importância que o profissional esteja familiarizado com essas situações, para que o laudo seja informativo e realmente auxilie o médico na investigação diagnóstica.
Este caso a tríade leucêmica (leucocitose + anemia + trombocitopenia) não está tão evidente, devido à anemia leve apresentada, mas a morfologia dos blastos entrega totalmente o caso.
A segurança para se liberar o laudo só vem com o conhecimento e com a prática, e confere autoridade ao profissional, culminando no reconhecimento do mesmo como uma referência para casos hematológicos complicados.
Mieloma Multiplo SQN
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
25/02/2019 |
 #Leucograma
#Padronização
#Hematoscopia
#exames
#Leucograma
#Padronização
#Hematoscopia
#exames
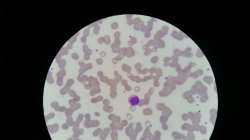
Paciente 54 anos, encaminhado ao hematologista
Eri: 3.22 / HB: 9,3 / VG: 28,1 / VCM: 87 / HCM: 29,0 / CHCM: 33,3
Leucocitos totais: 1.900
Plaquetas: 177.000
Diferencial (aparelho):
Linfócitos: 59 / Monocitos: 17 / Neutrófilos: 22 / Basófilos: 2
Alarme para linfócitos reativos
Ao se analisar a lâmina se verifica um intenso rouleaux (conforme imagens), policromatofilia e ainda presença de linfócitos reativos linfoplasmocitóides.
A suspeita inicial, levando em consideração os dados clínicos do paciente, idade e hemograma, é mieloma múltiplo.
Foi solicitado pesquisa de proteína monoclonal a qual deu AUSENTE, e um FAN reagente em 1:320.
Mais pesquisas e investigações e este caso termina aonde menos se esperaria.
Exame para esquistossomose reagente!!!
Um hemograma que aponta para um rumo, mas durante o percurso se confirma outro diagnóstico. A hematologia tem disso, por isso a importância de se conhecer os processos fisiopatológicos e saber quais alterações eles provocam!!!
A ausência de proteína monoclonal afasta definitivamente a possibilidade de MM, mas a produção de anticorpos em grande quantidade contra o parasita explica os linfocitos reativos e o rouleaux eritrocitário!!!
E a eosinofilia???
Na fase aguda, espera-se um hemograma com leucocitose e eosinofilia importante com 70 a 80% de eosinófilos em sangue periférico. O exame de fezes pode ser negativo (os ovos ainda estão atravessando a parede intestinal). O diagnóstico da esquistossomose aguda é feito pelo encontro de ovos nas fezes e/ou pela sorologia associada aos dados clínicos e epidemiológicos do paciente.
Entretanto, na fase crônica, os pacientes podem apresentar pancitopenia devida ao hiperesplenismo e alterações inespecíficas como aumento de enzimas hepatocelulares e outras alterações associadas com hepatopatias.
Monocitos Displasicos
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
18/02/2019 |
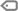 #Leucemia
#Leucograma
#Padronização
#HemoClass Leucemias
#Leucemia
#Leucograma
#Padronização
#HemoClass Leucemias
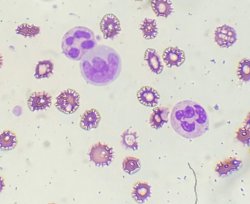
Os monócitos são células mononucleadas que podem exibir vacúolos no seu citoplasma e também no núcleo. Estes vacúolos não apresentam significado clínico, pois a célula com atividade fagocítica da linhagem é o macrófago, ao qual o monócito se diferenciará depois de migrar aos tecidos.
Em algumas doenças essas células aparecem displásicas, com maturação incompatível de núcleo/citoplasma, e ainda núcleos totalmente bizarros. Pode ser um indicativo de síndrome mielodisplásica ou de outras doenças onco-hematológicas.
Como relatar: presença de monócitos displásicos
Dica: Mesmo displásicos, os monócitos podem apresentar vacúolos.
Caracteristicas dos Linfocitos Reativos
Warning: strtotime(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
Warning: date(): It is not safe to rely on the system's timezone settings. You are *required* to use the date.timezone setting or the date_default_timezone_set() function. In case you used any of those methods and you are still getting this warning, you most likely misspelled the timezone identifier. We selected the timezone 'UTC' for now, but please set date.timezone to select your timezone. in /home/hemocla/public_html/site/blog.php on line 179
04/02/2019 |
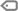 #Leucograma
#Padronização
#Hematoscopia
#Consultoria
#Leucograma
#Padronização
#Hematoscopia
#Consultoria
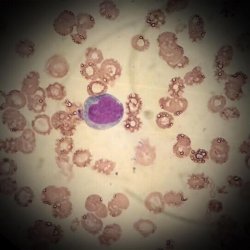
Introdução: Linfócitos reativos (LR) são variações morfológicas de linfócitos T e B ativados, originados como resposta a estímulos virais e inflamatórios, na presença de fármacos, na rejeição a transplantes e em situações de grande estresse ao sistema imunológico. Sua identificação ainda gera dúvidas na rotina laboratorial.
Objetivo: revisar as características morfológicas dos LR, visando sua correta identificação na rotina laboratorial.
Desenvolvimento: os LR variam de 10 a 30 μm; a cromatina possui regiões grosseiras e dispersas, evidenciando a síntese de DNA nas áreas mais claras. Podem ou não apresentar vacúolos; o citoplasma é irregular e basófilo, com a região periférica escurecida devido à intensa transcrição de RNA, podendo ainda ser visível o Complexo de Golgi aumentado pela intensa atividade ribossômica. Morfologicamente, são subdivididos em plasmocitóides, células de Downey I, II e III. Os plasmocitóides são arredondados, com tamanho intermediário, a cromatina forma pequenas massas densas, os nucléolos são indistintos e o citoplasma é abundante, mais claro na região perinuclear. As células de Downey I são mais raras e possuem quantidades fracas a moderadas de citoplasma basofílico, com núcleo recortado, dobrado ou lobulado e cromatina condensada. As células de Downey II são as mais comuns, com núcleo arredondado, cromatina moderadamente condensada e nucléolo indistinto, citoplasma azulado pálido, pouco granulado. As células de Downey III são maiores, com núcleo redondo ou oval, cromatina dispersa e citoplasma abundante, intensamente basofílico.
Discussão: um adulto saudável possui de 2 a 6% de linfócitos reativos circulantes. Em doenças como a dengue, a contagem de linfócitos reativos chega a 10% dos leucócitos totais; na mononucleose infecciosa, por exemplo, pode ultrapassar 20%, evidenciando-se como um possível marcador clínico, diagnóstico e prognóstico.
Conclusão: saber identificar corretamente linfócitos reativos na rotina laboratorial é de extrema importância para a investigação diagnóstica laboratorial.
Esse artigo foi escrito em conjunto com a farmacêutica Alana Rubia Hotênio de Santana, e ganhou o premio de melhor resumo do CBAC de 2017.
A partir deste resumo, escrevemos o e-book Linfócitos Reativos para Analístas Clínicos, que foi sucesso de vendas em 2017 e 2018, sendo relatado como a melhor ferramenta disponível para caracterização, identificação e interpretação dos linfócitos reativos.
Clique aqui para conhecer o e-book
Caso não funcione, copie e cole o link abaixo em seu navegador.
https://pay.hotmart.com/X5966042R?checkoutMode=10





